Что такое потеря слуха?
Снижение слуховой чувствительности и затруднение восприятия окружающих звуков и речи определяют как тугоухость. Потеря слуха может быть врожденной или нарушение слуха может возникнуть позже из-за биологических факторов и факторов окружающей среды.
Как мне понять свою потерю слуха?
- Если вы часто увеличиваете громкость во время просмотра телевизора или прослушивания музыки,
- Если вы перехватите разговоры в сообществе и попросите людей повторить свои предложения,
- Если вы легко слышите, как люди разговаривают с вами, но не можете понять, что они говорят,
- Если у вас уменьшилось желание находиться в людных и шумных местах,
- Попросите окружающих: «Не говорите громко!» Если вы получили предупреждение,
- Если в последнее время вы слышите постоянный звон, жужжание или подобные звуки (тиннитус) в одном или обоих ушах,
Если вышеперечисленные симптомы относятся и к вам, вам следует обратиться к отоларингологу.
Помните: чем раньше будет обнаружена проблема и чем раньше начато лечение, тем более серьезную потерю слуха можно предотвратить и начать правильное лечение для человека с симптомами потери слуха.

Каковы причины потери слуха?
Потери слуха делятся на три группы в зависимости от пораженных участков. Это кондуктивный тип, возникающий при поражении соответственно наружного и среднего уха, нейросенсорный тип, возникающий при поражении внутреннего уха и слухового нерва, и тугоухость смешанного типа, возникающая в результате поражения обеих областей.
Кондуктивная потеря слуха
Кондуктивная тугоухость — это состояние, при котором внутреннее ухо нормальное, но звуковые волны передаются во внутреннее ухо.
Потеря слуха возникает при нарушении механизма. Другими словами, патология находится в наружном ухе (ушная раковина, наружный слуховой проход) и/или среднем ухе.

Острый средний отит:
это заболевание слизистой оболочки среднего уха, которое начинается внезапно и прогрессирует с клиническими признаками инфекции. Хотя оно наблюдается во всех возрастных группах, в основном это детское заболевание и даже второе по распространенности детское заболевание после инфекций верхних дыхательных путей. Это происходит, когда бактерии накапливаются и размножаются в среднем ухе в результате закрытия евстахиевой трубы отеком после таких заболеваний, как простуда и инфекции горла. Проживание в местах скопления людей, искусственное вскармливание, наличие вирусной инфекции дома, отит в анамнезе у брата, сестры или родителя, ненадлежащие санитарные условия, время года (зима, осень), наличие различных патологических состояний (недостаточность иммунитета, волчья пасть, синдром) являются факторами риска воспаления.
Средний отит с выпотом:
Средний отит с выпотом – это воспалительное состояние, характеризующееся скоплением серозной или слизистой жидкости в среднем ухе без жалоб и признаков острой инфекции за неповрежденной барабанной перепонкой.
Хронический средний отит:
это заболевание, характеризующееся хроническим воспалением и инфекцией слизистой оболочки среднего уха, продолжающееся более 3 месяцев. Барабанная перепонка обычно перфорирована (отверстие). Иногда поражаются внутреннее и наружное ухо.
Гемотимпанум:
возникает из-за кровотечения в среднее ухо. Его можно увидеть после баротравмы или прямой травмы уха, или в результате попадания крови в среднее ухо через евстахиеву трубу после носового кровотечения (носового кровотечения).
Травматическая перфорация барабанной перепонки:
Травматические перфорации (отверстия) мембраны могут развиться в результате нападения, использования ватных тампонов для чистки ушей, проникающей травмы, переломов (переломов) височной кости и взрывной травмы. Взрывные травмы являются обычным явлением и могут также возникнуть из-за повышенного давления в результате удара.
Отосклероз:
при отосклерозе стенка, прилегающая к стремени и внутреннему уху, становится жесткой в результате структурной кальцификации, и в стремени возникает ограничение движения. На более поздних стадиях заболевания кальциноз может также поражать стенку внутреннего уха и может возникнуть смешанная потеря слуха (внутреннее и среднее ухо поражаются одновременно). Помимо потери слуха, пациенты могут также испытывать шум в ушах, головокружение и проблемы с равновесием.
Холестеатома:
это аномальное разрастание кожи, которое возникает в среднем ухе в результате часто повторяющихся ушных инфекций. Он начинается с того, что кожа барабанной перепонки складывается и растет по направлению к среднему уху. При холестеатомах, образующих кисты и мешочки, кожа складывается и расширяется внутри кисты и мешочка. Если холестеатома растет, могут быть повреждены костные структуры, окружающие среднее ухо. Если холестеатома продолжает расти, могут возникнуть проблемы со здоровьем, такие как потеря слуха, головокружение и, в редких случаях, паралич лицевого нерва.Его следует диагностировать и вмешаться на ранней стадии.
Тимпаносклероз:
кальцификация среднего уха развивается как реакция на различные инфекции среднего уха или неинфекционные причины. Это кальцинозное заболевание, которое развивается в барабанной перепонке и структурах, выстилающих внутреннюю часть среднего уха. Кальцификация часто встречается при этом заболевании. Потеря слуха и шум в ушах являются наиболее распространенными жалобами пациентов при кальцификации среднего уха. Частые выделения из уха могут быть описаны, когда анамнез пациента подвергается сомнению. Состояние, которое поражает только барабанную перепонку и обычно не приводит к потере слуха у пациента, называется мирингосклерозом. При тимпаносклерозе барабанная перепонка также может быть спадана, иметь отверстие или не иметь отверстия. Если барабанная перепонка перфорирована, под ней можно обнаружить очаги кальциноза белого цвета
Гломусные опухоли:
это наиболее распространенные доброкачественные опухоли среднего уха и вторые по распространенности после акустических неврином височной кости. Наиболее важными первоначальными жалобами больных являются односторонняя кондуктивная тугоухость и пульсосинхронный пульсирующий шум в ушах
Остеома наружного слухового прохода:
Остеомы наружного слухового канала — очень редкие, медленно растущие доброкачественные опухоли. Обычно они односторонние и бессимптомные. При наличии симптомов они могут вызвать потерю слуха, шум в ушах, заложенность и боль в ушах. Выбор метода лечения определяется размером опухоли, ее расположением, возрастом пациента и наличием симптомов.

Методы лечения
Хирургические методы
Операции, которые мы выполняем при потере слуха, следующие:
- мирингопластика
- Тимпанопластика
- Хирургия отосклероза, стапедотомия, стапедэктомия, TORP, наложение протеза PORP
- Мастоидэктомия
- Декомпрессия лицевого нерва
- Кохлеарный имплант, BAHA, PONTO, Имплантат среднего уха
Тугоухость нейросенсорного типа Потери слуха, вызванные патологиями внутреннего уха и слухового нерва (улитки и улиткового нерва). Этот тип тугоухости разделяют на три типа: прелингвальный, перилингвальный и постлингвальный, в зависимости от языкового развития, и два типа, до и после рождения, в зависимости от времени возникновения.
Прелингвальные (врожденные и в течение 2 лет): В этом случае необходимо действовать быстрее и тщательнее, поскольку в этой группе еще нет развития речи.
-Перилингвальный (от 2 до 6 лет)
-Постлингвальный (после 6 лет)
Причины врожденной потери слуха
Потеря слуха, вызванная генетикой (только те, у кого есть потеря слуха):
- Михелаплазия, Мондиниаплазия, Шейбеплазия, аплазия Александера.
Потеря слуха, вызванная генетикой (с другими аномалиями):
- При заболеваниях глаз: синдром Ушера, синдром Рефсума
- При заболеваниях почек: синдром Альпорта
- При заболеваниях щитовидной железы: синдром Пендреда
- При кожных заболеваниях: синдром Ваарденбурга
- При заболеваниях скелета: синдром Крузона, синдром Марфана, синдром Педжета
- При хромосомных аберрациях: синдром Дауна
Пренатальная потеря слуха:
- Краснуха (Rubella), врожденный сифилис, токсоплазмоз, воздействие ототоксических препаратов, радиационное воздействие
Постнатальная приобретенная потеря слуха:
- Повреждение улитки и связанных с ней областей головного мозга, недоношенность, гипербилирубинемия (желтуха), родовая травма, тяжелые роды и ситуации, когда центральная нервная система лишена кислорода.
Факторы риска нейросенсорной тугоухости у новорожденных
Семейный анамнез, инфекционный анамнез, черепно-лицевые аномалии, включая ухо, масса тела при рождении менее 1500 грамм, преждевременные роды на неделе, гипербилирубинемия, требующая заменного переливания крови, прием ототоксических препаратов во время беременности, бактериальный менингит, низкий индекс АПГАР, ИВЛ в течение пяти дней и более, голова. В случаях травмы и некоторых синдромов следует учитывать и исследовать возможную нейросенсорную тугоухость. С помощью скрининга слуха новорожденных мы диагностируем врожденную тугоухость в течение двух-трех дней после рождения. При проверке слуха в идеале проводится скрининг-тест ABR (слуховые реакции ствола мозга). Младенцы, не прошедшие тест, проходят клинический скрининг ABR и определяют степень и тип потери слуха, а затем в течение первых 3-6 месяцев им проводят аппаратную диагностику. Дети, которые не могут воспользоваться устройством и имеют тяжелую потерю слуха, могут слышать с помощью кохлеарного имплантата после года
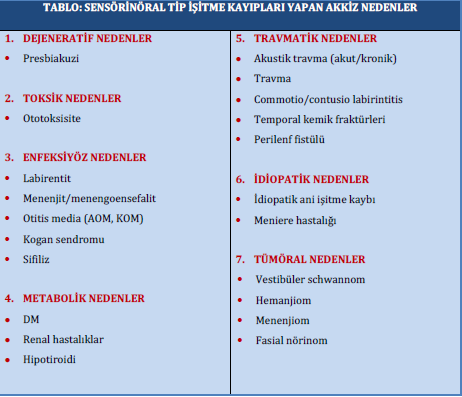
Причины приобретенной потери слуха (после рождения)
Пресбиакузис (потеря слуха в пожилом возрасте):
это нейросенсорный тип потери слуха, наблюдаемый у пожилых людей на оба уха. Обычно это влияет на высокие частоты (низкие звуки) и приводит к снижению показателей разборчивости речи. Потеря слуха может сопровождаться шумом в ушах и нарушениями равновесия. Пресбиакузис может привести к социальной изоляции и депрессии. Это также связано с деменционными процессами.
Акустическая травма:
это потеря слуха, возникающая в результате острого воздействия шума. Потеря слуха, возникающая из-за хронического воздействия шума, называется потерей слуха, вызванной шумом.
Внезапная потеря слуха:
возникает в результате повреждения волосковых клеток внутреннего уха, которое развивается в течение нескольких часов или дней. В таком случае в тот же день следует обратиться к ЛОР-врачу и в тот же день начать лечение препаратом. Начало раннего лечения очень важно для восстановления слуха. Задержка в начале лечения может привести к необратимой потере слуха. Очень важное место занимают препараты группы кортизона, назначаемые системно или внутривенно на ранних этапах лечения. Кроме того, можно назначать лекарства, регулирующие кровоток во внутреннем ухе
Болезнь Меньера::
это заболевание, характеризующееся потерей слуха,
головокружением, заложенностью в ушах и звоном. Пациентам трудно слышать
низкие тона (глубокие звуки). Для них характерны приступы головокружения и
переменная потеря слуха, продолжающиеся несколько часов.
У таких
пациентов мы начинаем лечение как можно раньше по результатам
вестибулярных тестов и слуховых тестов, проводимых в остром периоде.
Таким образом, заболевание контролируется, а слух и качество жизни
пациента пытаются оптимизировать.
Токсические причины (ототоксичность):
чаще всего причиной являются ототоксичные препараты. Аминогликозиды (системные, местные), диуретики, аспирин, цисплатин, ванкомицин, полимиксин B, эритромицин. Они являются известными ототоксичными агентами. Помимо них, промышленные токсины, тяжелые металлы, такие как ртуть и золото. Ототоксичность может также возникнуть при алкогольной и никотиновой зависимости.
Лабиринтит:
При упоминании лабиринтита на ум приходят все воспалительные заболевания внутреннего уха. Этот Воспаление может затрагивать улитковую часть, вестибулярную часть или обе части. Таким образом, они вызывают у пациентов потерю слуха и серьезные жалобы на головокружение (тошнота-рвота). Его часто вызывают бактерии и вирусы. Бактерии обычно вызывают средний отит через его осложнение.
Акустическая неврома:
Акустическая неврома — это доброкачественная и, как правило, медленно растущая опухоль, исходящая из оболочки 8-го черепного нерва, который является слуховым и балансовым нервом. Это может привести к потере слуха и проблемам с равновесием. У взрослых оно встречается чаще, чем у детей. Обычно оно одностороннее, редко может наблюдаться двустороннее. Потеря слуха (развитие может занять много лет, поэтому человек может не осознавать потерю слуха) имеет такие симптомы, как звон, жужжание, проблемы с равновесием при ходьбе, ощущение покачивания в одну сторону, онемение лица, боль и затруднения. в движении части лица.
Методы лечения
Хирургическое вмешательство является более ограниченным методом лечения нейросенсорной тугоухости по сравнению с кондуктивной тугоухостью. Поскольку восстановление слуха, как правило, невозможно, в качестве метода реабилитации предпочтительнее использовать слуховые аппараты. Если слуховые аппараты не используются, потеря слуха и способность различать слова могут с годами еще больше ухудшиться. Такая ситуация вызывает коммуникативные и психологические проблемы, особенно у пожилых пациентов. Кохлеарные имплантаты планируются для пациентов, которым не могут помочь слуховые аппараты, а имплантаты ствола мозга планируются для детей с нарушениями развития внутреннего уха или слуховых нервов.
Потеря слуха смешанного типа
Смешанная потеря слуха возникает в результате сочетания кондуктивного повреждения наружного или среднего уха и нейросенсорного повреждения внутреннего уха (улитки) или слухового нерва. Если кондуктивный тип тугоухости тяжелый, разговоры можно лучше понять, если звук достаточно громкий и фоновый шум невелик, но если это скорее нейросенсорный тип, могут возникнуть трудности с пониманием разговоров, даже если звук достаточно громкий.
Кохлеаротосклероз:
чаще всего возникает как продолжение стременного отосклероза (стремя кости) и поражает улитку внутреннего уха, превращаясь таким образом в тугоухость смешанного типа, но редко может рассматриваться как изолированный кохлеаротосклероз с только нейросенсорной тугоухостью без кондуктивного слуха. составляющая потерь.
Методы лечения
Целью лечения смешанной тугоухости, при которой сосуществуют кондуктивный и нейросенсорный компоненты, является устранение кондуктивного компонента тугоухости и последующее применение необходимого метода для нейросенсорного компонента, поскольку кондуктивную тугоухость можно лечить. В зависимости от степени и характера снижения слуха; Его можно лечить с помощью лекарств, хирургического вмешательства, слуховых аппаратов или слуховой системы, которую можно имплантировать в кость и среднее ухо. Костный имплантат является эффективным методом лечения смешанной тугоухости, поскольку он полностью обходит кондуктивный элемент тугоухости и воздействует только на нейросенсорный элемент.
Слуховые аппараты
Это устройства, которые улавливают звук из окружающей среды, усиливают его и передают в ухо. Устройства, применяемые к обоим ушам одновременно, называются биауральными слуховыми аппаратами. Основные преимущества использования устройств в обоих ушах по сравнению с использованием их в одном ухе:
-Обеспечение сбалансированного слуха, при котором звук слышен с одинаковой интенсивностью в обоих ушах,
-Позволяет им воспринимать направление звука,
-Повышение способности понимать звуки в шумной обстановке,
-Это способность еще больше увеличивать интенсивность звука.
Тип и степень потери слуха влияют на эффективность использования устройства. У людей с потерей слуха снижается уровень слуха, а также снижается способность понимать слух. Слуховой аппарат призван повысить уровень понимания за счет увеличения уровня звука.

Кохлеарный имплантат
Кохлеарный имплантат — это электронное устройство, которое преобразует механическую звуковую энергию в электрические сигналы и передает ее непосредственно в улитку, обеспечивая восприятие звуков. Эти устройства применяются у пациентов с двусторонней глубокой сенсоневральной тугоухостью, которым обычные слуховые аппараты практически или вообще не приносят никакой пользы. Пациенты должны быть здоровыми, психически устойчивыми и мотивированными для продолжения и завершения программы послеоперационной реабилитации. Хотя кохлеарная имплантация также может применяться при постлингвальной потере слуха, ее наиболее важным показанием является врожденная/прелингвальная потеря слуха.
Критерии кохлеарной имплантации для детей-кандидатов
- Двусторонняя тяжелая или односторонняя глубокая сенсоневральная тугоухость,,
- У пациента нет опыта работы со слуховым аппаратом, и польза от слухового аппарата незначительна или отсутствует вообще (пациент должен находиться под наблюдением в течение как минимум 6 месяцев),
- Мотивация и ожидания семьи адекватны,
- Физиологический возраст и отсутствие медицинских проблем, препятствующих общей анестезии.
БАХА
Слуховые аппараты с костной фиксацией — это слуховые аппараты, которые прикрепляются к кости возле уха с помощью титановых винтов и обеспечивают слух путем непосредственной стимуляции височной кости. Это подходящий метод для пациентов, которые по различным причинам не могут пользоваться обычными слуховыми аппаратами (ушная раковина, атрезия наружного слухового прохода, резистентная к лечению отделяемая полость, последствия хронической инфекции среднего уха, операций). Костный слух должен составлять 45 дБ или выше, а разборчивость и разборчивость речи должны быть 60 % или выше.
Имплантат среднего уха
Метод, используемый в качестве альтернативы классическим слуховым аппаратам у пациентов с нейросенсорной тугоухостью средней и тяжелой степени, — это метод вибрирующего звукового мостика. Он работает по принципу электромагнитного преобразователя. Он состоит из двух частей, одна из которых — внешняя часть, передающая звук, а другая — внутренняя часть, конец которой хирургическим путем прикрепляют к длинному плечу наковальни (наковальни) и помещают оригинал. на височной кости. Поскольку во время этой операции датчик будет прикреплен к длинному плечу наковальни (наковальни), желательно, чтобы у пациента не было серьезных проблем со средним ухом или он ранее не перенес операцию на среднем ухе
Имплантат ствола мозга
В отличие от кохлеарных имплантатов, для функционирования которых требуется неповрежденный улитковый нерв, стволовые имплантаты используются у людей, утративших функцию улиткового нерва. Наиболее частым показанием сегодня являются пациенты с нейрофиброматозом-2. Кроме того, его также можно использовать в случаях, когда оба улитковых нерва повреждены после двусторонних переломов височных костей.





